título de la sección 1
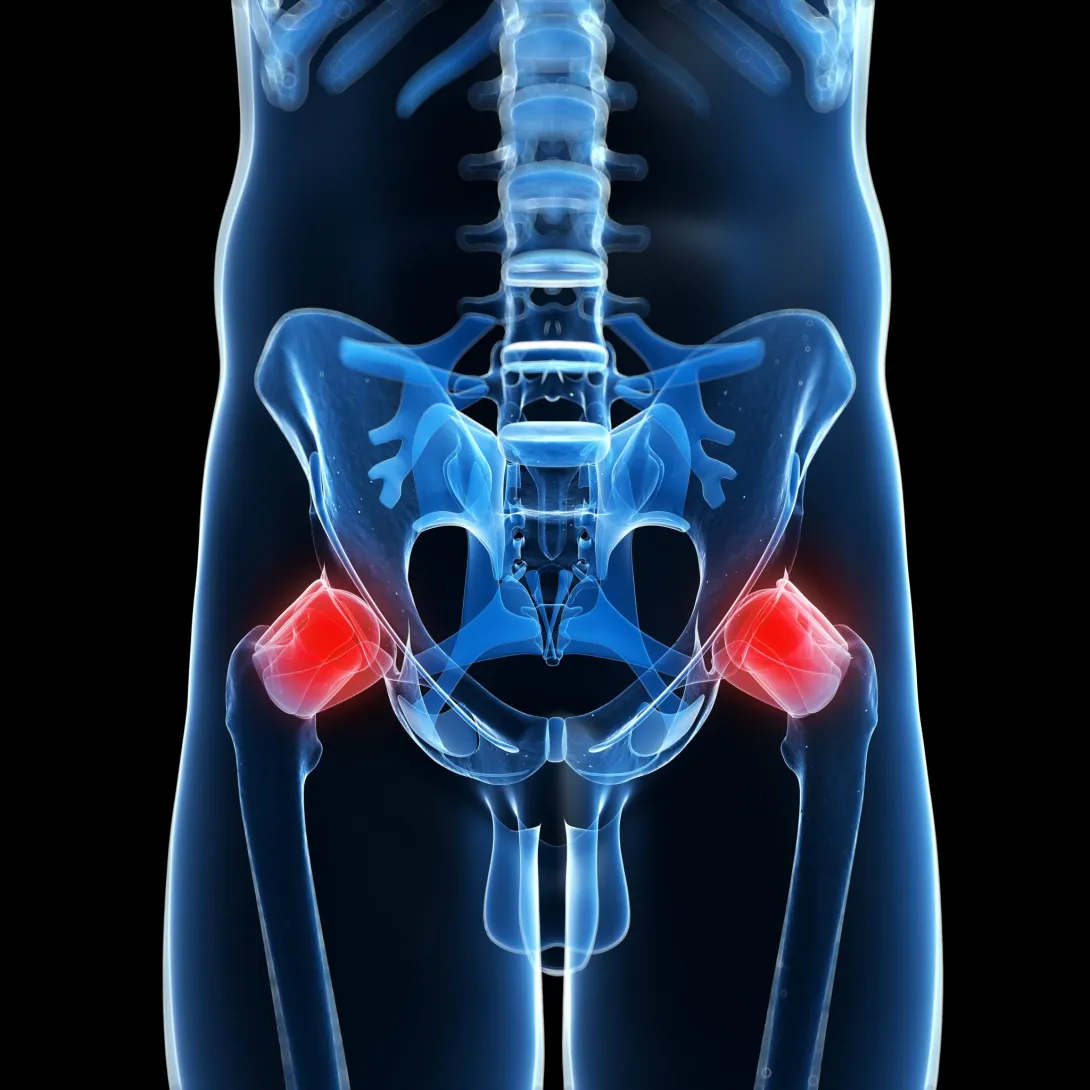
La cadera es una articulación esférica que se compone del acetábulo (ubicado en la pelvis), y del extremo superior del fémur, específicamente la cabeza femoral, cuello femoral y las eminencias trocantéricas. Además de estos componentes óseos, posee una serie de estructuras músculo ligamentarias que favorecen la estabilidad y movilidad de la articulación, como el labrum, la cápsula articular y los ligamentos de refuerzo. También son parte de la cadera los músculos glúteos y pelvitrocantéricos que forman una especie de manguito alrededor de la articulación, permitiendo realizar diferentes movimientos.
La principal función de la articulación de la cadera es permitir la caminata, teniendo también participación en el proceso de bipedestación y sedente. Debido a su ubicación, muy profundo en la zona inguinal entre la pelvis y la raíz del muslo, al existir alguna patología, puede generar una variedad de síntomas locales e irradiar molestias hacia otros lugares del cuerpo.
La cadera puede verse afectada por diversas patologías, pudiendo distinguirse dos grandes categorías: traumática aguda y degenerativa crónica.
Patologías
Es una lesión grave y en la mayoría de los casos requiere cirugía. En los pacientes jóvenes suele producirse por traumatismos de alta energía, como accidentes de tránsito o caídas de altura. En pacientes mayores en cambio, fisiológicamente frágiles, se produce por caídas de baja energía, generalmente en el hogar. El diagnóstico se confirma con una radiografía de pelvis y cadera, pudiendo complementarse con tomografía computada e incluso resonancia magnética. Una fractura de cadera inhabilita a la persona de poder caminar, por lo que se debe asistir inmediatamente a consulta y evitar las complicaciones derivadas del reposo excesivo en cama.
Tratamiento:
Las alternativas de tratamiento van desde reducción y osteosíntesis de la cadera fracturada, hasta el recambio total o parcial de la articulación. Dicha decisión dependerá del tipo de fractura y el contexto general del paciente, debiendo ser una decisión informada entre él y su traumatólogo.La recuperación de la fractura tiene como objetivo recobrar la totalidad de la funcionalidad previa a la patología. Es un proceso lento, que incluye el apoyo multidisciplinario de profesionales de otras especialidades como médico geriatra, kinesiólogo, nutricionista, psicólogo y terapeuta ocupacional.
La musculatura glútea se compone de tres músculos: el glúteo mayor, medio y menor. Los dos últimos tienen su origen en la cara externa del hueso iliaco y terminan en gruesos tendones en el trocánter mayor de la cadera. Su principal función es dar estabilidad a la pelvis al caminar, de modo que no oscile durante la marcha. El sobreuso de la musculatura, asociado a poco entrenamiento muscular, favorece que se produzcan lesiones del tendón glúteo a nivel del trocánter mayor de la cadera, lo que produce dolor en la cara lateral del muslo, en especial a la abducción y al acostarse sobre el lado afectado, pudiendo además existir una claudicación de grado variable. El diagnóstico se confirma mediante una ecotomografía en la zona o con una resonancia magnética.
Tratamiento:
Busca principalmente rehabilitar la musculatura y los tendones mediante sesiones de terapia kinésica y en casos refractarios al tratamiento, se puede optar por una infiltración local de corticoides de depósito.La cadera se rodea de una serie de músculos. Estos a su vez están rodeados por una estructura blanda similar a una bolsa, con dos hojas móviles entre sí y un líquido en su interior que tiene como función disminuir el roce entre los distintos planos musculares. Dicha estructura se llama bursa y además de estar en la cadera, también está presente en otras articulaciones del cuerpo. En todas ellas, el hueso al que cubren es muy superficial y por lo tanto está en contacto con la piel. La sobrecarga repetitiva de la bursa produce la efusión de líquido inflamatorio dentro de la misma, lo que genera un intenso dolor en la zona afectada, que aumenta al mover las estructuras que están en contacto con ella. El diagnóstico se confirma mediante una ecotomografía de la zona o bien una resonancia magnética.
Tratamiento:
El tratamiento comienza con reposo y antiinflamatorios, seguido por fisiokinesiterapia motora. En casos refractarios, existen otras terapias alternativas como infiltración local de corticoides o cirugía de extirpación de la bursa.La articulación de la cadera tiene un amplio rango de movilidad. En algunos movimientos se puede producir un efecto de pinzamiento de estructuras blandas, entre el borde lateral óseo del acetábulo y el cuello femoral, específicamente en la unión entre la cabeza y el cuello femoral. El pinzamiento se puede clasificar en diversos tipos: pincer (cuando existe un problema de sobrecobertura acetabular), CAM (cuando existe una protuberancia ósea a nivel de la unión cuello cabeza), o mixto (cuando está presente tanto el pincer como el CAM).Un pinzamiento de cadera puede favorecer la aparición de lesiones en el labrum articular, generando dolor intenso en posiciones forzadas, lo que en el largo plazo se asocia a fenómenos artrósicos. El diagnóstico se confirma con una resonancia magnética con o sin contraste.
Tratamiento:
Comienza con reposo relativo, analgésicos y fisiokinesimotora, buscando mejorar la elongación muscular del paciente, propiocepción y estabilización de la articulación.En casos refractarios, puede ser necesaria una infiltración local de medicamentos o una cirugía artroscópica, con la cual se eliminan los elementos de la génesis del pinzamiento y se reparan las estructuras dañadas o desinsertadas.
El tratamiento continúa con un intenso programa de rehabilitación motora para recuperar el nivel previo a la lesión.
Es una patología grave, que significa la salida de la cabeza femoral desde el acetábulo. Es de origen traumático y se genera en situaciones con alta energía involucrada. Habitualmente se produce en el contexto de un accidente de tránsito o en un accidente deportivo. Debido a la energía involucrada y la forma en que se genera la lesión, se deben descartar otras lesiones asociadas, las cuales pueden ser fracturas ocultas, lesiones nerviosas o lesiones músculo ligamentarias. El diagnóstico se realiza de forma clínica con comprobación radiológica.
Tratamiento:
Es una urgencia traumatológica, siendo necesaria una reducción ortopédica de la articulación. Si existen otras patologías asociadas, pueden resolverse después de la reducción de la luxación, que es el primer paso.Debido a la energía involucrada en la luxación y a sus posibles daños secundarios, es posible que a futuro existan secuelas en la articulación, las que pueden evidenciarse años después del accidente.
La cadera se rodea de múltiples grupos musculares, por lo que es un sitio frecuente de desgarros, en especial en la musculatura aductora y flectora. Para confirmar un desgarro, se realiza una evaluación clínica y una ecotomografía de partes blandas, la que entrega información valiosa sobre la ubicación y tamaño de la lesión muscular.
Tratamiento:
Se busca rehabilitar el músculo para evitar nuevas lesiones. En este proceso es clave la terapia con un kinesiólogo, quien complementa el tratamiento analgésico con uno de regeneración muscular.Es una patología poco frecuente, pero muy grave. Corresponde a un infarto óseo en la cabeza femoral, cuyas causas más comunes son la presencia de dislipidemia, uso de corticoides y abuso de alcohol, aunque en muchas oportunidades no se logra dar con la causa específica. Este infarto se ve favorecido por la irrigación terminal de la cabeza del fémur, la cual depende exclusivamente de las arterias que se han lesionado. El tratamiento depende de qué tan precoz sea el diagnóstico. Durante las primeras etapas de producido el infarto, la radiografía aparece normal, por lo que es importante que frente a un dolor inguinal que haga claudicar al paciente, se realice además una resonancia magnética para confirmar el diagnóstico en una etapa precoz de la patología.
Tratamiento:
Consiste en descarga de la extremidad, uso de dos bastones y cirugía en la cadera afectada, para prevenir la progresión del infarto y favorecer la neoformación ósea. Para esta cirugía existen varias técnicas, siendo la descompresión del cuello y cabeza del fémur, la más tradicional. Los factores que influyen en el pronóstico son: grado del infarto, tiempo de evolución y etapa en la que se diagnostica la patología, al igual que factores de riesgo propios del paciente, tipo y momento de la cirugía y cuidado del postoperatorio.Es el desgaste del cartílago articular, tanto del acetábulo como del fémur, el cual llega hasta el grado de rozar los huesos al momento de realizar movimientos con la cadera.
Aunque se han estudiado los factores de riesgo de esta patología, las causas desconocidas siguen siendo las más comunes. Algunas causas pueden ser: displasia de cadera no tratada, alteraciones de la angulación y orientación ósea, fenómenos de pinzamiento femoroacetabular, enfermedades autoinmunes, lesiones traumáticas agudas, necrosis avascular de la cabeza femoral o consecuencia de una infección de la articulación.
Los síntomas comienzan con dolor inguinal al caminar y en especial al forzar algunos movimientos de la articulación. A medida avanza la enfermedad, comienza a perderse el rango articular, se atrofia la musculatura y surge un dolor variable, junto con una marcha claudicante.
El diagnóstico se confirma con el historial clínico del paciente y una radiografía de pelvis en dos proyecciones, pudiendo complementarse con otros exámenes.
Tratamiento:
El tratamiento busca aliviar el dolor y mejorar la función de la articulación. Para esto existen dos alternativas: la primera es el manejo conservador de la artrosis mediante cambios en el estilo de vida, kinesiología, analgesia y protectores del cartílago; y la segunda es un recambio articular, opción reservada para pacientes con una limitación funcional severa, que ven afectada su calidad de vida, producto de la enfermedad.La artrosis de cadera está incluida en el régimen de garantías explícitas (GES) tanto en la red pública como privada de salud para casos leves, moderados y severos. En los primeros casos se garantiza la entrega de medicamentos, terapia kinésica y controles médicos, con una edad mínima de ingreso de 55 años.
En los segundos casos se garantiza la cirugía de reemplazo articular en plazo conocido, para pacientes con mínimo 65 años de edad. El grado de avance del proceso artrósico, junto a las condiciones propias del paciente son claves para definir el mejor tratamiento para cada persona. Los pacientes con artrosis de cadera deben controlarse de forma periódica hasta encontrar el esquema analgésico que de mejor resultado.
Es probable que una artrosis inicialmente leve progrese hacia un cuadro severo.
En muchas ocasiones el dolor lumbar se confunde con dolor de cadera, por eso es fundamental ser evaluado por un médico especialista, para descartar o confirmar una patología articular.
Equipo

Dr. José Simonetti

Dr. Alejandro Carrasco
Preguntas frecuentes
Es una técnica con la que se sustituye una articulación artrósica o lesionada, por una artificial llamada prótesis.
Se utiliza principalmente para eliminar el dolor y la incapacidad generadas por la destrucción de la articulación, que puede dañarse por artrosis o artritis reumatoidea. Una prótesis puede permitir que el paciente vuelva a desempeñar sus actividades diarias.
En el caso de las personas ancianas, la prótesis no debe ser reemplazada. Sin embargo, en el caso de los jóvenes, es probable que deban ser sometidos a una nueva intervención para reemplazarla.
La movilidad de la articulación se inicia inmediatamente después de la cirugía para así fortalecer la musculatura y acelerar la recuperación.
Hasta hace unos años la implantación de una prótesis de cadera era una cirugía que se reservaba para casos extremos en los que el paciente llegaba al quirófano tras haber soportado años de dolores y una merma considerable de su calidad de vida. Hoy, sin embargo, es una intervención cada vez más habitual como consecuencia del envejecimiento de la población y la detección precoz de problemas articulares.
La recuperación suele ser rápida. No obstante, variará en función de las características de cada paciente: su edad, la calidad del hueso, las patologías preexistentes, el procedimiento quirúrgico utilizado y el tipo de prótesis.
La recuperación tras una operación de prótesis de cadera se inicia inmediatamente después de la cirugía durante la misma estancia hospitalaria. En ese periodo, se instará al paciente a mover la articulación poco a poco para no perder tono muscular y acelerar la recuperación. Lo habitual es que pasado un día pueda sentarse en la cama, que al día siguiente se ponga de pie para intentar caminar por la habitación y que, al otro, sea capaz de deambular por el pasillo del hospital con muletas o un andador.
Rehabilitación
Durante su permanencia en la Clínica, el paciente podrá ser visitado por un kinesiólogo que le explicará y planificará un programa de ejercicios personalizados para el fortalecimiento de la musculatura de la cadera y la consecuente reducción de los tiempos de recuperación, tabla de ejercicios que deberá iniciarse en el mismo hospital y continuar tras el alta.
Rehabilitación en casa tras la operación de prótesis de cadera
El tiempo de recuperación puede variar entre dos y cuatro meses para volver al trabajo con ciertas limitaciones y entre seis a doce meses para lograr una recuperación total de la cirugía. Durante el postoperatorio en casa es importante que el paciente siga una serie de instrucciones:
· Lavar la herida quirúrgica y aplicar crema hidratante con un ligero masaje, dos veces al día.
· Mantener la pierna elevada siempre que sea posible.
· Sentarse en sillas altas con apoyabrazos o sofás rígidos.
· Utilizar calzado cómodo y cerrado que sujete bien el pie.
· El exceso de peso es negativo para la recuperación.
· Mantener una dieta equilibrada, rica en hierro y fibra, y acompañada de abundantes líquidos.
· Prestar especial atención a los elementos del hogar: retirar alfombras, cables o mobiliario que puedan provocar una caída y tener mucho cuidado con el suelo mojado.
· En la cama, se debe dormir boca arriba con una almohada entre las piernas y no tumbarse de lado. Tampoco elevar la pierna operada sin doblar la rodilla. De estar sentado, hay que alternar la postura de la pierna en flexión y extensión, y no cruzar las piernas, evitando movimientos bruscos y rotaciones con la pierna operada.
· En el baño, es aconsejable colocar un alza en el inodoro de unos 10-15 centímetros para evitar la flexión excesiva de la articulación. Siempre es mejor plato de ducha que bañera.
· Utilizar las muletas o el andador e ir abandonando las ayudas técnicas, siempre bajo supervisión médica.
· Los primeros días se debe caminar 3-4 veces unos 10 minutos, después hay que desarrollar una actividad mayor pero con muchos periodos de descanso.
· Se pueden subir escaleras, pero no como ejercicio.
· Otras recomendaciones son calzarse con un calzador de mango largo o usar medias de compresión (enteras). El paciente puede montar en coche a partir del segundo mes, en el lugar del copiloto. Para ello, debe reclinar el asiento y, una vez sentado, introducir con mucho cuidado las piernas en el interior del vehículo. No debe conducir hasta pasados tres meses.
El paciente debe acudir al médico si detecta problemas como los siguientes en la zona de la operación:
· Inflamación, enrojecimiento, sangrado o cualquier otra secreción que se produzca en el área de la herida quirúrgica.
· Aumento exagerado del dolor en la zona de la incisión.
· Sensación de entumecimiento y hormigueos en la pierna afectada.
· Las intervenciones de cadera suelen dar buenos resultados, pero hay que tener paciencia. Es un proceso lento y complejo en el que, con constancia y dedicación, uno podrá ver los frutos de su esfuerzo. Sin olvidar, no obstante, que hasta pasado un año de la intervención no se suele recuperar por completo la movilidad y la fuerza muscular.
Teléfonos
Reserva 32 245 1000
Reserva 32 245 1000

Teléfono
Reserva 32 245 1000