Cáncer Cervicouterino

Se forma en los tejidos del cuello del útero y casi siempre es causado por la infección por el virus del papiloma humano (VPH). En sus etapas tempranas, el cáncer de cuello uterino a menudo no presenta síntomas y es más probable que se detecte a través de pruebas de citología cervical (PAP). Los síntomas en un estado avanzado incluyen sangrado vaginal anormal, dolor pélvico, flujo vaginal y dolor y/o sangrado durante las relaciones sexuales. Para su oportuna detección, es fundamental realizarse el PAP según las indicaciones del médico tratante. El diagnóstico suele basarse en los resultados del examen clínico, colposcopia y biopsia.
El tratamiento depende del tamaño, ubicación y estadio del tumor. La cirugía es el manejo del cáncer de cuello uterino en sus primeras etapas. La enfermedad más avanzada puede tratarse con quimio radioterapia, quimioterapia, radioterapia o terapias dirigidas.
El cáncer cervicouterino es el cuarto cáncer más común en las mujeres del mundo, siendo frecuente en jóvenes. Se produce por la infección persistente del Virus del Papiloma Humano (VPH). En sus etapas iniciales no produce síntomas y su evolución suele ser lenta, por lo que la prevención es fundamental, ya que si se detecta en etapas tempranas, tiene una alta probabilidad de curación.
¿A cuántas personas afecta?
El cáncer cervicouterino es el séptimo más mortal en mujeres en nuestro país. La máxima prevalencia ocurre entre los 45 y 55 años, sin embargo cada vez se manifiestan más casos en pacientes jóvenes.

Examen Campaña PAP
Campaña válida para pacientes afiliadas a Isapre o Fonasa (con huella digital IMED) y Particular, hasta el 31 de marzo de 2023. No acumulable con otras promociones. La hora otorgada para la realización del examen, dependerá de la disponibilidad de la matronna. Cupos limitados.
¿Qué es el cáncer cervicouterino?
Es una enfermedad que se caracteriza por el desarrollo de células anormales (cancerígenas), que se dividen y crecen sin control en el cuello del útero.
Por lo general, esta patología se forma lentamente a lo largo del tiempo. El crecimiento y la acumulación de estas células dan lugar a un tumor, que puede invadir zonas más profundas del cuello uterino y áreas que lo rodean (metástasis).
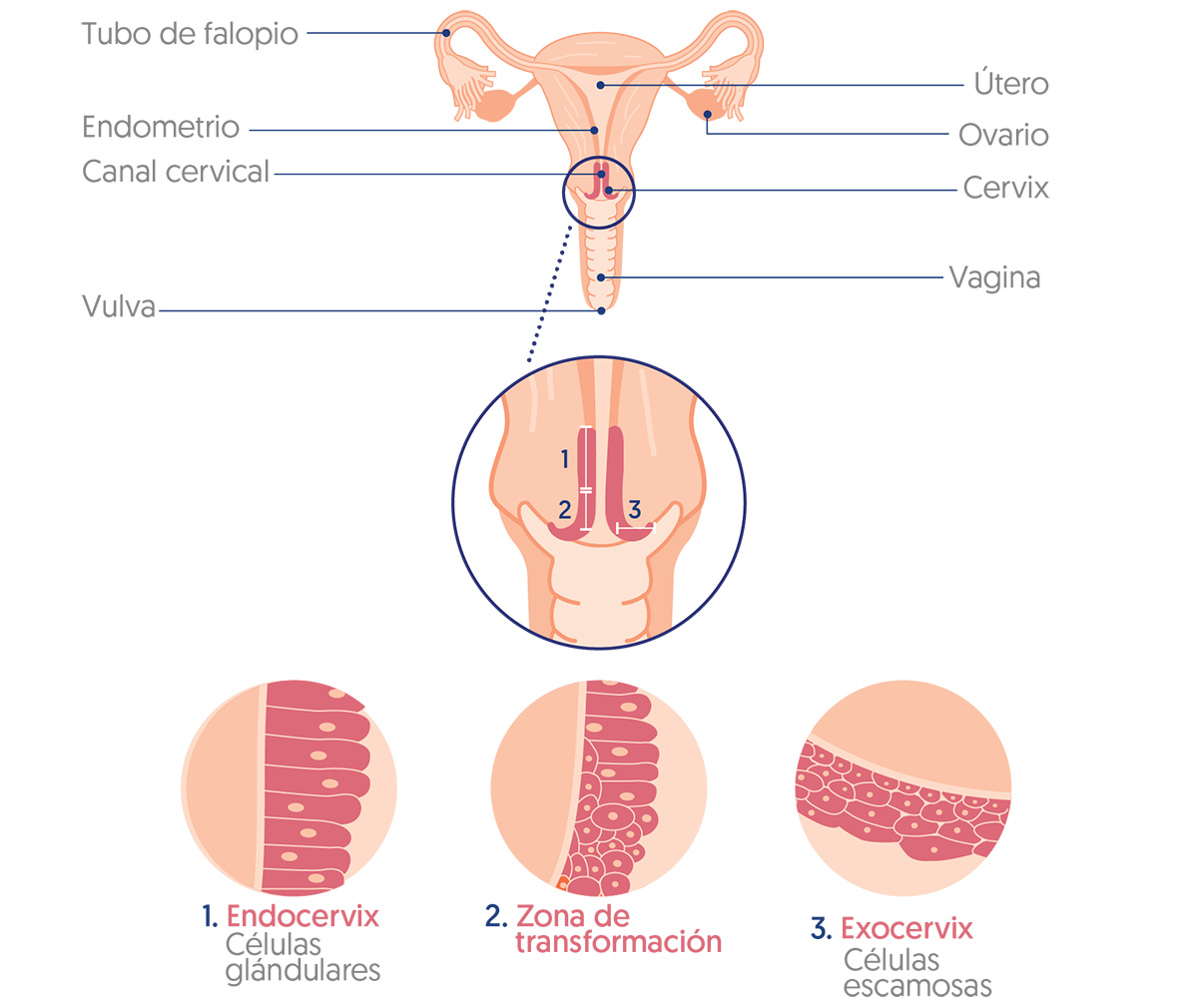
El cuello del útero o cérvix es la parte inferior del útero que forma un canal, el cual desemboca y conecta con la vagina.
Está compuesto por dos partes que están cubiertas con células diferentes:
- Exocérvix: Lugar externo que queda expuesto hacia la vagina, cubierto de células escamosas. El médico puede visualizar esta zona mediante un espéculo.
- Endocérvix: Área que recubre el conducto o canal cervical desde el cuerpo del útero (no observable por el espéculo) y está compuesto por células glandulares.
El punto en el que estos dos tipos de células se encuentran en el cuello uterino se llama zona de transformación. La ubicación exacta de este lugar cambia con los partos y a medida que se envejece. La mayoría de los cánceres de cuello uterino se originan en las células de esta área.
El desarrollo del cáncer cervicouterino es lento, debido a que primero las células van desarrollando gradualmente anormalidades que son llamamos lesiones premalignas o preinvasoras, las cuales se producen por la infección crónica por el VPH, son asintomáticas y de progresión pausada, aproximadamente, se demora entre 8 a 10 años desde su aparición hasta la manifestación del cáncer.
Solo algunas de las mujeres que presentan estos cambios padecerán cáncer, es por esto que es de vital importancia el tratamiento precoz de estas lesiones precursoras, para prevenir el desarrollo de esta patología.
El objetivo de hacer las pruebas para la detección, es encontrar estas lesiones en etapa temprana cuando es más tratable y curable.
Causas
Se origina por una infección persistente del Virus del Papiloma Humano (VPH) a lo largo del tiempo, sin que el organismo logre eliminarlo, lo que induce la formación de lesiones premalignas. Está presente en el 80% de las mujeres sexualmente activas, cuya prevención no es posible de realizar con preservativo.
De las pacientes que se ven afectadas por este virus, el 90% puede eliminarlo en un plazo de 2 años, pero existe un grupo más susceptible que no lo logra, lo que predispone al desarrollo de cáncer cervicouterino.
Existen diversos factores que contribuyen a que la infección VPH sea persistente, lo que genera un aumento en el riesgo de desarrollar esta enfermedad:
Detección temprana
Actualmente, se dispone de dos estrategias de detección (tamizaje) del cáncer cervicouterino, que consisten en una toma de muestra del cérvix para realizar una citología o test de Papanicolau y examen de PCR para detección del Virus del Papiloma Humano.

Permite ver cambios en las células del cuello del útero causados por la infección de VPH, que pueden derivar en el desarrollo de cáncer cervicouterino, pero no diagnostica esta patología, solo identifica la presencia de células anormales.
Luego, existen otros exámenes para confirmar el cáncer como una colposcopía y/o biopsia.
La recomendación del Ministerio de Salud es realizar un PAP cada 3 años una vez iniciada la actividad sexual, a partir de los 25 y hasta los 64 años. Los especialistas sugieren realizarlo de manera anual o cada 2 años, para mejorar las tasas de detección de lesiones precursoras a un 97%.
Se recomienda no programar este examen durante la menstruación, ni realizar lavados vaginales, utilizar geles o cremas vaginales, 48 horas previas al análisis.

Permite detectar la presencia de los tipos de Virus del Papiloma Humano de alto riesgo oncológico en el organismo. Es muy similar a un PAP y puede ser realizada por un médico o matrona. Un resultado positivo permite determinar la aplicación de estudios complementarios, como colposcopía y biopsia, según cada caso en particular.
Está dirigido a mujeres de 30 a 64 años, permitiendo aumentar la tasa de detección precoz de lesiones premalignas y distanciar la toma de la muestra cuando el resultado es negativo, cada 5 años. Este examen está disponible en los Centros Médicos de Clínica Ciudad del Mar.
Las recomendaciones generales incluyen lo siguiente:
- Mujeres menores de 30 años: PAP
- Mujeres mayores o igual a 30: PCR para VPH, la cual puede ir asociada o no a una toma de Papanicolau.
Sin perjuicio de lo anterior, el médico indicará y orientará respecto a cuál es la mejor prueba de detección para cada caso.
La importancia de la detección temprana tiene como objetivo detectar lesiones premalignas y/o cáncer en sus etapas iniciales, lo cual impacta directamente en el pronóstico.
Prevención
Las dos medidas más importantes para prevenir el cáncer de cuello uterino son la vacuna y, una vez comenzada la actividad sexual, realizar de manera rutinaria controles con las pruebas de detección contra el VPH.

Protege a las mujeres contra el VPH, especialmente los tipos 16 y 18, que son los causantes de cáncer más frecuentes. Han demostrado disminuir las infecciones persistentes entre un 80% a 90% de los casos.
La evidencia científica es contundente tanto en la efectividad, como en la seguridad de la vacuna, al igual que con otras del programa nacional de inmunizaciones. Su uso está aprobado para mujeres de 9 a 26 años. Adicionalmente, este método sirve contra enfermedades causadas por el VPH, tales como las verrugas genitales.
El Ministerio de Salud garantiza la vacunación contra el VPH a todas las niñas y los niños, aplicándose una dosis en 4º y otra en 5º básico.

Papanicolau (PAP) y Test VPH (PCR).

El tabaco dificulta la eliminación del virus del organismo y es uno de los factores más importante para desarrollar cáncer cervicouterino, por lo tanto, evitar este hábito es la herramienta más efectiva para expulsar el VPH.
Equipo
Gineco Oncología

Dr. Felipe Núñez
Gineco Oncología
Gineco Oncología

Dr. Jaime Cartagena
Gineco Oncología
Oncología

Dra. Marielisa León
Oncología
Oncología

Dr. Nicolás Obando
Oncología
Oncología

Dr. Eduardo Strube
Oncología
Oncología

Dra. María Elena Vásquez
Oncología
Oncología

Dr. Guido Schiapacasse
Oncología
Oncología

Dr. Pablo Betancourt
Oncología
Psicología Oncológica

María Paz Marín
Psicología Oncológica
Preguntas frecuentes
Sí. Pueden acceder mujeres de cualquier edad con sospecha, diagnóstico o reaparición de cáncer cervicouterino, independiente del tipo de previsión.
Si el PAP o test de VPH resulta alterado, la paciente debe ser evaluada por un especialista para estudiar la causa y confirmar o descartar lesiones malignas del cuello del útero.
La vacuna contra este virus y el uso de condón aumentan las tasas de prevención espontánea del VPH, pero no aumenta la eliminación, es por esto que es de vital importancia realizar controles y exámenes de tamizaje (PAP y/o Test de PCR VPH) de manera periódica, según la recomendación de su médico especialista.
No. Algunos tipos de VPH pueden causar verrugas (papilomas) alrededor de los genitales y en el ano, tanto en hombres como en mujeres, en estas últimas se manifiesta en el cuello uterino y la vagina. Debido a que estos tipos de VPH muy rara vez se convierten en cáncer, se les llama virus de “bajo riesgo”.
Generalmente, la cirugía del cáncer de cuello uterino es la histerectomía radical y, por tanto, las pacientes no podrán tener hijos. Aunque en los últimos años, a las mujeres con deseo gestacional y tumores iniciales (menos de dos centímetros y confinados en el cuello) pueden realizarse intervenciones, como una traquelectomía radical, simple o conización, que permiten conservar el cuerpo uterino y mantener la capacidad reproductiva.
No. La cirugía únicamente está indicada en los casos iniciales (tumor confinado en el cuello del útero o estadio I) y de menos de cuatro centímetros.
Diagnóstico y Etapificación
Los principales hitos ante la sospecha diagnóstica de cáncer cervicouterino son:
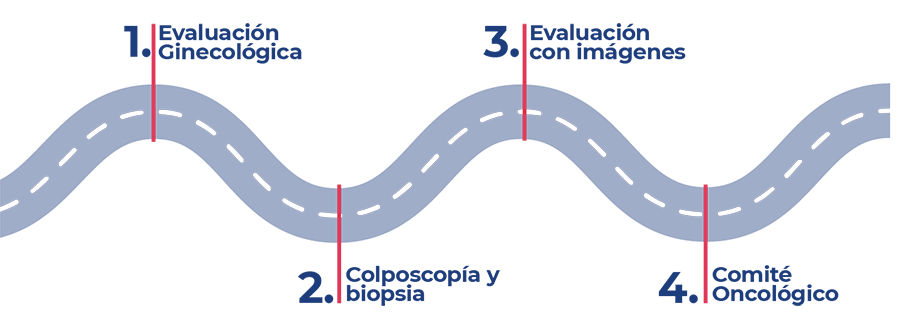
Ante la presencia de signos y síntomas sugestivos, la primera medida es acudir a un ginecólogo especialista en oncología para hacer una exploración ginecológica completa.
Durante este control, el médico realizará un examen físico completo, examinará el cuello uterino y comprobará si hay anormalidades, aunque también, podrá realizar un estudio pélvico. Después del análisis clínico, es posible que disponga la realización de pruebas adicionales, incluyendo PAP y estudios de sangre.
PAP
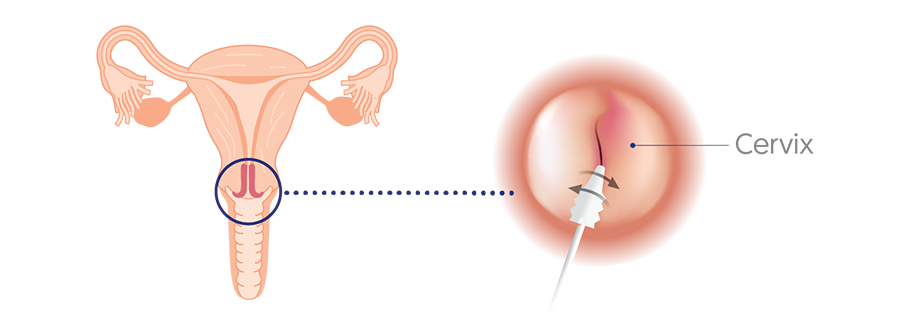
Ante la sospecha de cáncer y, si los resultados de la prueba de Papanicolaou muestran células anormales o el resultado de la prueba del VPH da positivo, es probable que sea necesario realizar un procedimiento llamado colposcopia.

La biopsia es la mejor forma de saber con certeza si un área anormal es una lesión premaligna, un cáncer o ninguno de los dos.
Si posterior a la colposcopía existen dudas de una lesión preinvasora o se confirma una de alto grado, se deberá realizar a un procedimiento quirúrgico llamado conización o biopsia de cono.Este consiste en la extracción de un fragmento del tejido del cuello uterino en forma de cono. La muestra también se puede usar como tratamiento para extirpar por completo muchas lesiones premalignas, como tumores cancerosos en etapas muy tempranas.
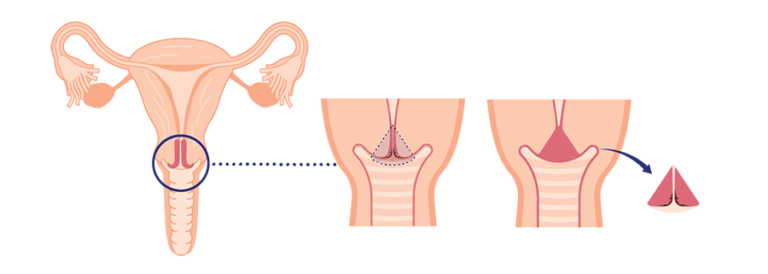
Si una biopsia muestra que hay cáncer, el médico puede solicitar ciertos exámenes para saber si la patología ha invadido otras estructuras u órganos. No todos los estudios descritos a continuación son necesarios para todas las pacientes. La decisión de usar estas pruebas se basa en los resultados del examen físico y biopsia.
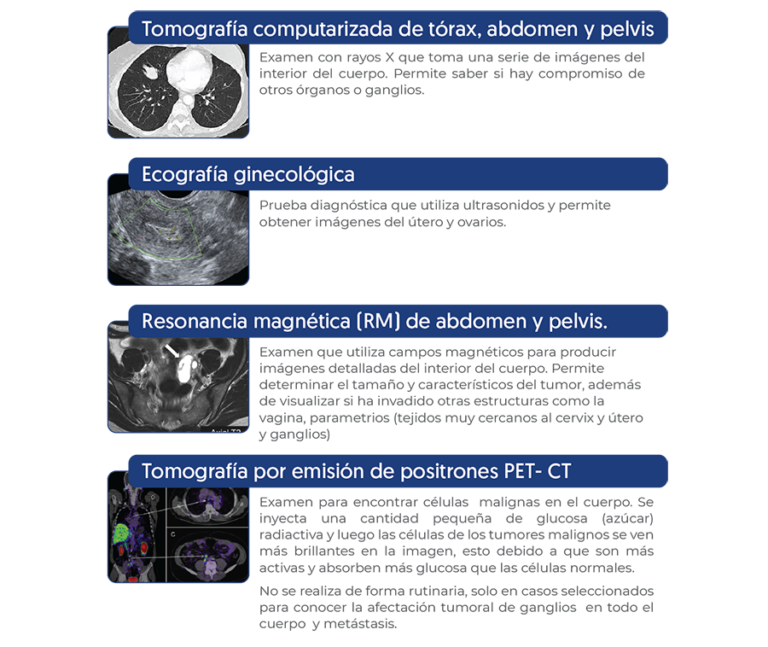
Una vez diagnosticado el cáncer cervicouterino, un Comité Oncológico Multidisciplinario evaluará de manera individual cada caso y determinará el tratamiento más indicado.
Este grupo está compuesto por todos los profesionales directamente vinculados con el proceso de diagnóstico y tratamiento de la enfermedad, como ginecólogos oncológicos, radiólogos, patólogos, radioterapeutas, oncólogos médicos y equipo de enfermería oncológica.
Una vez consensuado el tratamiento, el médico tratante se encarga de comunicar la decisión al paciente.
¿Qué tan avanzado está mi cáncer?
Etapificación del cáncer
Según el caso, el médico especialista puede solicitar estudios para determinar si las células cancerosas se diseminaron a otras partes del cuerpo.
La información que se obtiene de este proceso, determina el estadio de la enfermedad (qué tan avanzado está), lo que permitirá planificar el tratamiento. Se clasifican según el sistema de estadificación FIGO, donde hay cuatro estadios designados con números romanos del I a IV. En general, cuanto más bajo sea el estadio, mejor será el pronóstico.
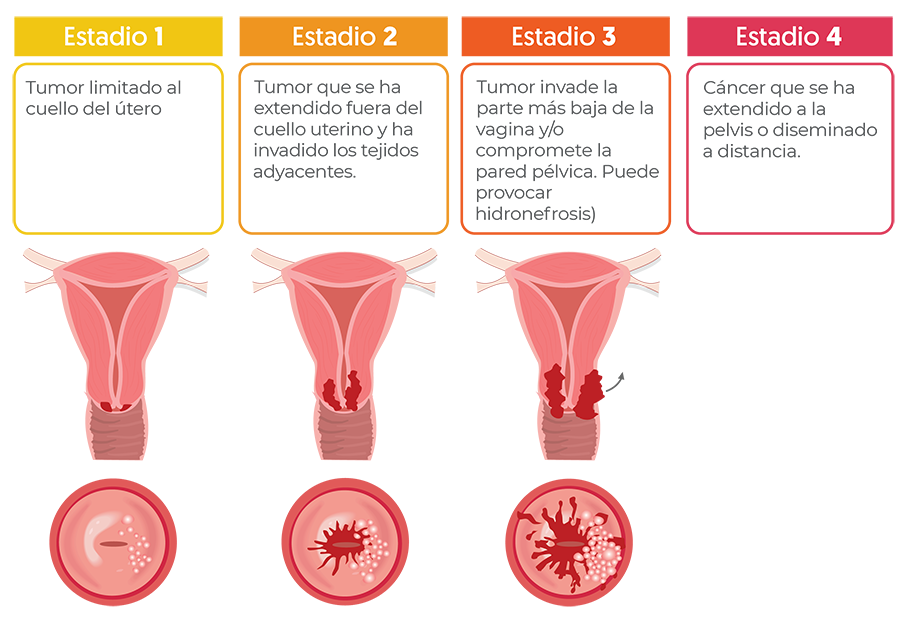
Síntomas y signos
En una etapa temprana, la mayoría de los casos no presentan molestias ni síntomas.
Los signos del cáncer cervicouterino aparecen normalmente en fases más avanzadas de la enfermedad. Los más frecuentes son:
· Sangrado vaginal
Sangrado posterior a la menopausia, entre periodos menstruales o duraderos y después de mantener relaciones sexuales.
· Secreción vaginal inusual o abundante
Flujo color rosado o sanguinolento, que puede tener mal olor.
· Dolor
En la zona baja del vientre, espalda o lumbar.
· Pérdida de peso
Tratamiento
Dependiendo de cuánto se haya propagado el cáncer, es posible que tenga uno o más procedimientos. A modo general, la cirugía está indicada en tumores que solo afectan al cuello uterino (estadio I) y que sean menores de cuatro centímetros. Existen diferentes tipos y algunas de ellas pueden utilizarse en caso de que se desee conservar el deseo de fertilidad.
La radioterapia es un tratamiento del cáncer en el que se usan rayos X de alta energía para destruir las células cancerosas o impedir que se multipliquen.
En el cáncer de cuello uterino se pueden utilizar dos, su uso depende del tipo y el estadio de la enfermedad:
- Radioterapia externa: Se utiliza una máquina que envía la radiación desde el exterior del cuerpo hacia el área en la que se encuentra el cáncer.
- Radioterapia interna (Braquiterapia): Es usada una sustancia radiactiva sellada en agujas, semillas, alambres o catéteres que se colocan directamente en el cáncer o cerca de éste.
También, se pueden administrar en casos muy avanzados para paliar síntomas, como el dolor o el sangrado.
- Radioterapia externa: Se utiliza una máquina que envía la radiación desde el exterior del cuerpo hacia el área en la que se encuentra el cáncer.
La quimioterapia se administra de forma intravenosa para llegar a todo el organismo. Destruye las células que crecen muy rápido y las ataca cuando se dividen y reproducen.
Este tratamiento puede estar indicado en diferentes momentos de la enfermedad:
- Previo a la cirugía (neoadyuvante): Cuando la intención es reducir el tamaño tumoral antes de una intervención quirúrgica.
- Complementario (adyuvante): Después de la cirugía en combinación con radioterapia .
- Principal (radioquimioterapia): Combinación con radioterapia cuando la enfermedad está localizada, pero no se puede realizar una operación.
- Sistémico tras la aparición de metástasis: Se efectúa cuando la enfermedad se propaga a otros órganos.
Actualmente, el único tratamiento dirigido aprobado para el tratamiento del cáncer de cérvix, es Bevacizumab en cáncer estadio 4.